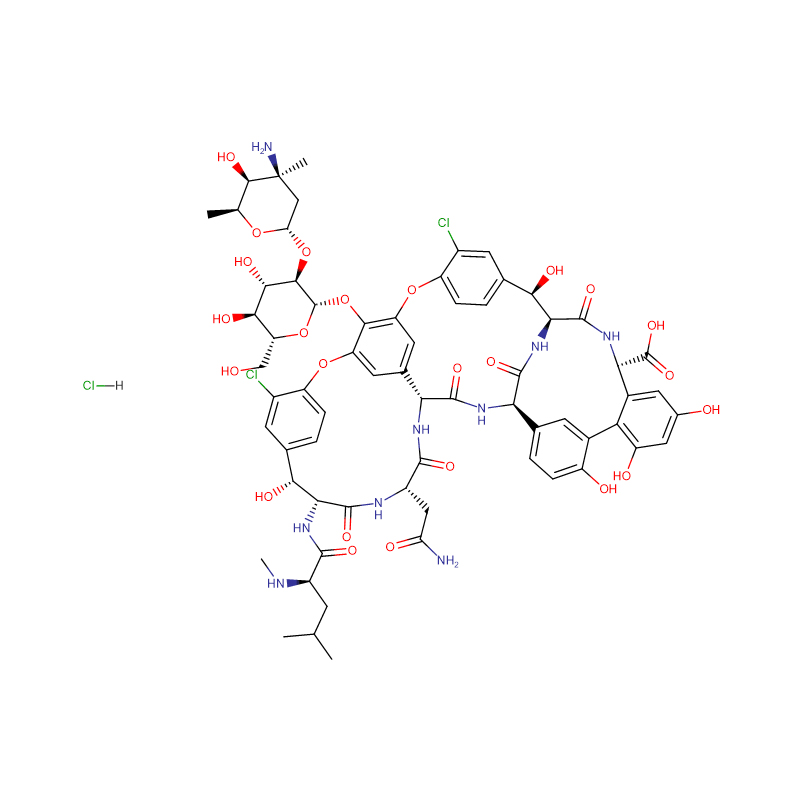
Vancomycin hydrochloride Cas: 1404-93-9 ສີຂາວເກືອບເປັນສີຂາວຫຼືສີເທົາເປັນຜົງສີບົວ
| ໝາຍເລກລາຍການ | XD90197 |
| ຊື່ຜະລິດຕະພັນ | Vancomycin hydrochloride |
| CAS | 1404-93-9 |
| ສູດໂມເລກຸນ | C66H76Cl3N9O24 |
| ນ້ຳໜັກໂມເລກຸນ | 1485.7145 |
| ລາຍລະອຽດການເກັບຮັກສາ | 2 ຫາ 8 °C |
| ລະຫັດພາສີທີ່ສອດຄ່ອງກັນ | 29419000 |
ຂໍ້ມູນຈໍາເພາະຂອງຜະລິດຕະພັນ
| ນ້ຳ | NMT 5.0% |
| ໂລຫະຫນັກ | NMT 30ppm |
| pH | 2.5 - 4.5 |
| ເຊື້ອແບັກທີເຣັຍ endotoxins | NMT 0.33EU/mg ຂອງ Vancomycin |
| ຄວາມຊັດເຈນຂອງການແກ້ໄຂ | ຈະແຈ້ງ |
| ຮູບລັກສະນະ | ສີຂາວ, ເກືອບສີຂາວ, ຫຼືສີເທົາເປັນຜົງສີບົວ |
| Vancomycin B | NLT 85% |
| ຂໍ້ຈໍາກັດຂອງ monodechlorovancomycin | NMT 4.7% |
| ການວິເຄາະ (ຈຸລິນຊີ, ພື້ນຖານທີ່ບໍ່ມີນ້ໍາ) | NLT 900ug/mg |
1.ການເກີດການຕິດເຊື້ອ Staphylococcus aureus ທີ່ທົນທານຕໍ່ methicillin ທີ່ໄດ້ຮັບຈາກຊຸມຊົນແມ່ນເພີ່ມຂຶ້ນໃນຈັງຫວະທີ່ເປັນຕາຕົກໃຈ.ການປິ່ນປົວທີ່ມີປະສິດຕິຜົນໄດ້ມີສ່ວນຮ່ວມໃນປະຫວັດສາດຂອງການທໍາລາຍຕົ້ນກໍາເນີດແລະການຄຸ້ມຄອງຢາຕ້ານເຊື້ອ.ການສຶກສານີ້ຖືກອອກແບບມາເພື່ອກໍານົດປະສິດທິພາບຂອງການປິ່ນປົວດ້ວຍ empiric ໃນການປິ່ນປົວການຕິດເຊື້ອໃນມື.ຄົນເຈັບທີ່ມີການຕິດເຊື້ອໃນມືໄດ້ຮັບ vancomycin ທາງເສັ້ນເລືອດ empiric ໃນເວລາຮັບຫຼື cefazolin ທາງເສັ້ນເລືອດ.ຜົນໄດ້ຮັບໄດ້ຖືກຕິດຕາມໂດຍໃຊ້ຄວາມຮຸນແຮງຂອງການຕິດເຊື້ອ, ການຕອບສະຫນອງທາງດ້ານຄລີນິກທີ່ເຫມາະສົມ, ແລະໄລຍະເວລາພັກເຊົາ.ຄ່າໃຊ້ຈ່າຍປະສິດທິພາບໄດ້ຖືກຄິດໄລ່ໂດຍໃຊ້ຄ່າໃຊ້ຈ່າຍທັງຫມົດສໍາລັບຄົນເຈັບແຕ່ລະຄົນໃນທັງສອງກຸ່ມ.ການວິເຄາະສະຖິຕິໄດ້ຖືກປະຕິບັດ. ຄົນເຈັບສີ່ສິບຫົກຄົນໄດ້ລົງທະບຽນໃນການສຶກສາ.24-4 ໄດ້ຖືກສຸ່ມເປັນ cefazolin (52.2 ເປີເຊັນ) ແລະ 22 (47.8 ເປີເຊັນ) ເພື່ອ vancomycin.ບໍ່ມີຄວາມແຕກຕ່າງທາງສະຖິຕິລະຫວ່າງຄ່າໃຊ້ຈ່າຍໃນການປິ່ນປົວ (p <0.20) ຫຼືໄລຍະເວລາສະເລ່ຍຂອງໄລຍະພັກເຊົາ (p <0.18) ລະຫວ່າງກຸ່ມ.ຄົນເຈັບທີ່ຖືກສຸ່ມໃສ່ຢາ cefazolin ມີຄ່າໃຊ້ຈ່າຍໃນການປິ່ນປົວສູງກວ່າເມື່ອທຽບໃສ່ກັບຄົນເຈັບທີ່ໄດ້ຮັບການ randomized ກັບ vancomycin (p <0.05).ຄົນເຈັບທີ່ມີການຕິດເຊື້ອທີ່ຮຸນແຮງກວ່ານັ້ນມີຄ່າໃຊ້ຈ່າຍໃນການປິ່ນປົວທີ່ແພງກວ່າ (p < 0.0001) ແລະໄລຍະເວລາພັກເຊົາດົນກວ່າ (p = 0.0002).ໃກ້ໃນຕອນທ້າຍຂອງການສຶກສາ, ອັດຕາການເກີດຂອງຊຸມຊົນທີ່ໄດ້ຮັບ methicillin-resistant S. aureus ຢູ່ໂຮງຫມໍເຂດປົກຄອງຂອງຜູ້ຂຽນໄດ້ຖືກຄົ້ນພົບວ່າມີ 72 ເປີເຊັນ, ເຊິ່ງເຮັດໃຫ້ການສຶກສາຖືກຍົກເລີກກ່ອນໄວອັນຄວນໂດຍຄະນະກໍາມະການທົບທວນຂອງສະຖາບັນເນື່ອງຈາກການເກີດສູງ. ຫ້າມບໍ່ໃຫ້ມີການ Randomization ຕື່ມອີກ. ການປິ່ນປົວເບື້ອງຕົ້ນທີ່ເຫມາະສົມສໍາລັບ methicillin-resistant S. aureus ຍັງບໍ່ທັນໄດ້ສ້າງຕັ້ງຂຶ້ນຢ່າງແນ່ນອນ.ບໍ່ມີຄວາມແຕກຕ່າງໃນຜົນໄດ້ຮັບທີ່ໃຊ້ cefazolin ທຽບກັບ vancomycin ເປັນຕົວແທນສາຍທໍາອິດໄດ້ຖືກລະບຸ.
2. ດ້ວຍການປັບປຸງການປິ່ນປົວບາດແຜໂດຍຜ່ານການນໍາໃຊ້ຢາຕ້ານເຊື້ອ prophylactic intravenous ແລະການປັບປຸງດ້ານວິຊາການ, ການຕິດເຊື້ອຂໍ້ສອກຫຼັງການຜ່າຕັດໄດ້ກາຍເປັນເລື່ອງຫນ້ອຍແຕ່ຍັງເກີດຂື້ນໃນການຜ່າຕັດສອກບາງໆ.ຈຸດປະສົງຂອງການສຶກສານີ້ແມ່ນເພື່ອປະເມີນຄວາມປອດໄພແລະປະສິດທິພາບຂອງການນໍາໃຊ້ຢາ vancomycin prophylactic ເຂົ້າໄປໃນສະຖານທີ່ປະຕິບັດການເພື່ອຫຼຸດຜ່ອນການເກີດການຕິດເຊື້ອຫຼັງຈາກການເປີດເຜີຍຂອງຂໍ້ສອກແຂງ post-traumatic. ການທົບທວນຄືນ retrospective ຂອງ 272 ຄົນເຈັບດັ່ງກ່າວໃນໄລຍະ 4 ປີ. ໄລຍະເວລາໄດ້ຖືກປະຕິບັດ.ໃນກຸ່ມຄວບຄຸມ (93 ຄົນເຈັບ), prophylaxis ງ່າຍດາຍທີ່ມີຢາຕ້ານເຊື້ອ intravenous ມາດຕະຖານໄດ້ຖືກປະຕິບັດ;ໃນກຸ່ມ vancomycin (ຄົນເຈັບ 179 ຄົນ), ຜົງ vancomycin ຖືກນໍາໃຊ້ໂດຍກົງໃສ່ບາດແຜກ່ອນທີ່ຈະປິດພ້ອມກັບຢາປ້ອງກັນທາງເສັ້ນເລືອດຕາມມາດຕະຖານ. ຫຼັງຈາກການຕິດຕາມຢ່າງຫນ້ອຍ 6 ເດືອນ, ກຸ່ມຄວບຄຸມພົບວ່າມີການຕິດເຊື້ອ 6 (6.45%; ຄວາມຫມັ້ນໃຈ. ໄລຍະຫ່າງ: 2.40%-13.52%) ທຽບກັບບໍ່ມີ (0%; ໄລຍະເວລາຄວາມຫມັ້ນໃຈ: 0-2% 04%) ໃນກຸ່ມ vancom ycin, ເຊິ່ງເປັນຄວາມແຕກຕ່າງທີ່ສໍາຄັນທາງສະຖິຕິ (P = .0027).ບໍ່ມີຜົນຮ້າຍໃດໆທີ່ໄດ້ຖືກບັນທຶກໄວ້ຈາກການນໍາໃຊ້ໂດຍກົງຂອງຝຸ່ນ vancomycin. ການໃຊ້ຜົງ vancomycin ໃນທ້ອງຖິ່ນອາດຈະເປັນວິທີການທີ່ດີໃນການປ້ອງກັນການຕິດເຊື້ອຂໍ້ສອກຫຼັງການຜ່າຕັດຫຼັງຈາກປ່ອຍຂໍ້ສອກໃນຄົນເຈັບທີ່ມີຂໍ້ສອກແຂງຫລັງການບາດເຈັບ.